Birinci basamak yapısı itibariyle her türlü hastalığı olan ve şikayeti olan bireylerin başvuru noktasıdır.
Aile hekimliği sisteminde bağlı olan nüfusa hizmet edildiğinden hekimle hasta arasındaki ilişki ve güven ilişkisi oluşmakta ve kişiler özel konularda soracakları sorularını sorabilmektedir.
Şüpheli cinsel teması olan bireyler de aile hekimine başvurmaktadır. Birinci basamak şüpheli cinsel teması olan bireyler başta HIV olmak üzere cinsel yolla bulaşan (Hepatit B, Hepatit C, sfiliz v.b.) hastalıklar açısından değerlendirilmesi gerekmektedir. Bunları değerlendirmesi için enfeksiyon hastalıklarına yönlendirmesi sırasında verilen bilgiler bireylerin erken teşhis tedavi hatta profilaksiler ile bulaşın önlenmesi konusunda çok önemlidir. Bu yazıda ‘Birinci basamakta şüpheli cinsel temas öyküsü olan bireyde HIV acısından neler yapabilirim?’ sorusuna yanıt vermeye çalışılacaktır.
Günümüzde antiretroviral tedavi ile HIV ilişkili morbidite ve mortalite azalmış ve hatta HIV enfeksiyonu kronik bir hastalığa dönüşmüştür. Kişilerin erken tanı ve tedavi ile normal sağlıklı bireyler gibi hayatını sürdürebileceği bilgisi kaçınan kişilerin tanı ve tedavisini hızlandırabilir.
Şüpheli cinsel temas öyküsü durumunda HIV açısından baktığımızda; temasın niteliği değerlendirilerek, zamanını öğrenmek amaçlı ayrıntılı bir anamnez alınmalıdır. Temas zamanı bireyin Temas Sonrası Profilaksi (TSP) acısından değerlendirilmesi içi gereklidir. TSP, temastan sonra HIV ile enfekte olma riskini azaltmak amacıyla kısa süreli antiretroviral tedavinin kullanılmasıdır.
Dünya Sağlık Örgütü (DSÖ) HIV riskli temasta, TSP uygunluğu açısından değerlendirme sonrası profilaksinin ilk 72 saat içinde başlanmasını ve 28 gün süre ile verilmesini önermektedir. Temaslı kişi zaten HIV pozitif; Kaynak HIV negatif; Bulaş riski olmayan vücut sıvıları ile temas (gözyaşı, kan içermeyen tükürük, idrar ve ter) varsa önerilmez
TSP uygun olan zamanda gelmiş birey’de Temas tipine göre HIV bulaşma riski bakılmalıdır Temas tipine göre HIV bulaşma risk oranları Tablo 1’de verilmiştir. Isırma, tükürme, vücud sıvısının sıçraması (semen, tükürük dahil) ve seks oyuncak paylasımı ihmal edilebilir.
Tablo 1. Şüpheli temastan sonra temas tipine göre HIV bulaşma risk oranları
| Temas Tipi | Enfekte Kaynak ile Her 10.000 Karşılaşma için Risk |
| Korunmasız (kondomsuz) Cinsel temas | |
| Anal cinsel ilişki (alıcı olana) | 110-140 |
| Anal cinsel ilişki (verici olana) | 6,5-11 |
| Penil-vajinal cinsel ilişki (alıcı olana) | 8-10 |
| Penil-vajinal cinsel ilişki (verici olana) | 4-5 |
| Oral cinsel ilişki (alıcı olana) | 1 |
| Oral cinsel ilişki (verici olana) | 0,5 |
Temas riskine göre TSP önerileri Tablo-2 ‘de gösterilmiştir. TSP, doğru şekilde alındığında HIV enfeksiyonunu önlemede etkilidir, ancak %100 etkili değildir. Olası bir HIV maruziyetinden sonra TSP ne kadar erken başlatılırsa o kadar iyidir.
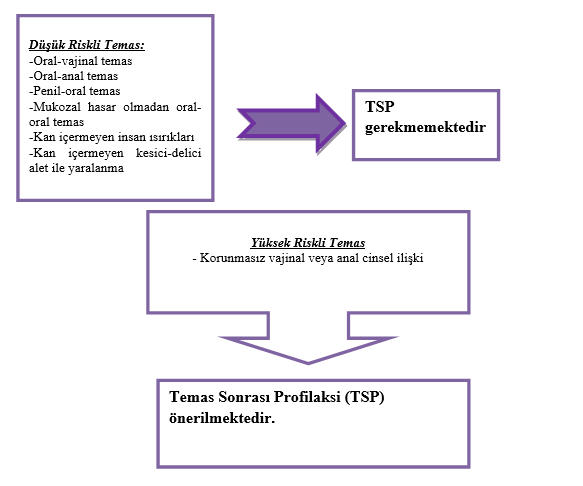
TSP için zamanını doldurmuş bireylerde ise test zamanı ve aralıkları aşağıdaki Tablo-2’de verilmiş olup; temaslı dışında mümkünse kaynağa da test yapılması önerilir.
Tablo 2. Şüpheli temastan sonra istenecek tetkikler ve aralıkları (tahliller duruma göre farklı aralıklarlada istenir)
| Kaynak | Temaslı | |
| HIV antijen/antikor kombine testi(yokda Anti-HIV yap) | Bazal
|
Bazal, Temastan sonra 4-6 hafta, 3 ay ve 6 ay* |
| Hepatit B | Bazal
|
Bazal, Temastan sonra 4-6 hafta ve 6 ay** |
| Hepatit C | Bazal
|
Bazal, Temastan sonra 4-6 hafta ve 6 ay** |
| Sfiliz 1 | Bazal
|
Bazal, Temastan sonra 4-6 hafta ve 6 ay |
| Gonokok2 | Bazal
|
Bazal, Temastan sonra 4-6 hafta √ |
| Klamidya 2 | Bazal
|
Bazal, Temastan sonra 4-6 hafta √ |
*Hepatit B veya C ile koenfeksiyon varlığı durumunda 6. ayda da bakılmalıdır √Başlangıçta tedavi başlanmadı ise yapılır
**Temaslı Hepatit B‘ye karşı hassas ise istenir.
***Temaslı Hepatit C‘ye karşı hassas ise istenir
1Sfiliz saptanır ve tedavi edilirse, tedaviden altı ay sonra serolojik testler tekrarlanır.
2Klamidya ve gonore için nükleik asit amplifikasyon testleri kullanılır. Pozitif testler üç ay sonra tekrarlanmalı
Testlerle ilgili doğru bilgiyi vermenin önemi büyüktür. Hastaya tarama testi öncesi testin ne için yapılması gerektiği anlatılarak sözlü onam alınmalıdır. Test sonucunun hatalı pozitifliklerin de olabileceği ve böyle bir durumda tanının doğrulanması için ileri bir tetkik yapılması gerekebileceği, ayrıca eklips dönemi nedeniyle hatalı negatif sonuçların da olabileceği, bu nedenle de tekrar edileceğini ve bu testlere gelmesi söylenmelidir.
Tarama testlerinin pozitifleşme sureleri virusun fenotipine, bulaş miktarına, tarama testinin duyarlılığına göre değişmektedir. Yine sonuçların sadece hekim ve hasta arasında kalacağı söylenmelidir. Halen bir çok birey damgalanma korkusu nedeniyle test yaptırmaktan çekinmektedir.
Ülkemizde kimlik bilgileri paylaşılmadan testlerin yapıldığı ve danışmanlık verilen anonim test merkezlerinin varlığı hakkında bilgilendirme bu bireylerin tanı ve tedavisini hızlandırabilir.
Doç. Dr. Güzin Zeren Öztürk
Sağlık Bilimleri Üniversitesi Şişli Hamidiye Etfal Eğitim Araştırma Hastanesi
Kaynaklar
- Sergio Rueda, Sanjana Mitra, Shiyi Chen, et al. Examining the associations between HIV-related stigma and health outcomes in people living with HIV/AIDS: a series of meta-analyses. BMJ Open. 2016; 6(7): e011453
- HIV/AIDS Tanı Tedavi Rehberi 2019 T.C. Sağlık Bakanlığı Halk Sağlığı Genel Müdürlüğü Erişim: https://hsgm.saglik.gov.tr/depo/birimler/Bulasici-hastaliklar-db/hastaliklar/HIV-ADS/Tani Tedavi_Rehberi/HIV_AIDS_Tani_Tedavi_Rehberi_Yeni.pdf Erişim tarihi:9.12.2021
- Güzin Zeren Öztürk, Seçil Günher Arıca, 50 Başlıkta Birinci Basamakta HIV/AIDS TAHEV Yayınları No: 8 ISBN – 978-605-86746-7-7 Sertifika No: 49723
https://tahev.org.tr/download/50_Baslikta_Birinci_Basamakta_HIV_AIDS.pdf
Erişim tarihi:9.12.2021
- Amila Heendeniya ve Isaac I Bogoch. HIV prevention with post-exposure prophylaxis-in-pocket. Correspondence.2019;4(10):494.
Branson BM, Owen SM, Wesolowski LG, et al. Laboratory testing for the diagnosis of HIV infection: updated recommendations. Centers for Disease Control and Prevention and Association of Public Health Laboratories




 GÜÇLÜ İSTAHED, GÜÇLÜ AİLE HEKİMLİĞİ!
GÜÇLÜ İSTAHED, GÜÇLÜ AİLE HEKİMLİĞİ!

